بهبود گفتار و تنفس با جراحی فک — راهنمای ساده، مزایا، ریسکها و روند بهبودی
مقدمه
مشکل در نحوه گفتار (تلفظ، طنین یا رزونانس صدا) و مشکل در تنفس (بخصوص خوابرفتن یا خرخر و قطع تنفس در خواب) میتواند ریشه در قرارگیری و شکل ساختار فک داشته باشد. گاهی تنها با ارتودنسی نمیتوان موقعیت واقعی استخوان فک را اصلاح کرد؛ در این حالت جراحی فک (orthognathic surgery) راهحل قطعیتر است که میتواند هم زیبایی چهره را اصلاح کند و هم عملکرد تنفسی و گفتاری را بهبود ببخشد. منابع معتبر پزشکی جراحی فک را برای بهبود تنفس (از جمله در OSA یا آپنه انسدادی خواب) و اصلاح عملکرد گفتار مفید توصیف کردهاند.
جراحی فک چیست؟
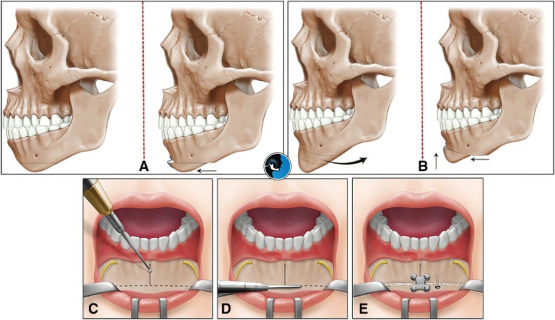
جراحی فک یعنی جراح فک و صورت، استخوانهای فک بالا و/یا پایین را در موقعیت مناسبتری قرار میدهد. معمولاً این عمل همراه با درمان ارتودنسی انجام میشود: اول سیمکشی دندان (بریس) تا دندانها در موقعیت درست قرار بگیرند، سپس جراحی استخوان، و بعد از جراحی باز هم ارتودنسی برای تنظیم نهایی. هدفها میتوانند شامل اصلاح گاز گرفتن دندانها، بهتر شدن جویدن، اصلاح نامتقارنی صورت، بهبود تنفس و بهبود گفتار باشند.
چگونه جراحی فک میتواند تنفس را بهتر کند؟
-
بازکردن راه هوایی: در برخی افراد، فکهای کوچک یا عقبرفته باعث میشود فضای پشت زبان و نرمکام تنگ شود و در هنگام خواب راه هوایی مسدود شود. با جلو آوردن فک (مثلاً در عمل Maxillomandibular Advancement یا MMA) فضای حلق بازتر میشود و احتمال آپنه و خرخر کاهش مییابد. مطالعات و متاآنالیزها نشان میدهند که MMA یکی از مؤثرترین روشهای جراحی برای کاهش وقایع آپنه است.
-
بهبود کیفیت خواب و روزانه: کاهش وقایع قطع تنفس میتواند خواب عمیقتر و کمتر قطعشونده ایجاد کند که در نتیجه خوابآلودگی روزانه، کاهش تمرکز و خستگی عمومی کمتر میشود. مقالات مروری و نتایج بیمار-محور نشان دادهاند که بسیاری از بیماران بعد از این نوع جراحیها بهبود کیفی در خواب و کیفیت زندگی گزارش میکنند.
نکته: تاثیر جراحی بر هر بیمار متفاوت است و قبل از تصمیمگیری بررسی کامل توسط تیم چندتخصصی (جراح فک و صورت، متخصص خواب، ارتودنتیست، پزشک بیهوشی) لازم است.
چگونه جراحی فک میتواند گفتار را بهتر کند؟
-
تنظیم مکان فک و دندانها: وقتی ساختار استخوانی فک در موقعیت صحیح قرار بگیرد، زبان و لبها میتوانند بهتر با دندانها تعامل کنند؛ این موضوع میتواند مشکلات تلفظ (مثل صدای /s/ یا /sh/) را کاهش دهد. چند مطالعه نشان دادهاند که پس از جراحی، بسیاری از خطاهای آواشناسی بهصورت خودبهخودی بهتر میشوند یا کاملاً از بین میروند.
-
تأثیر بر رزونانس و طنین صدا: تغییر مکان فک بالا (ماکسیل) ممکن است همراه با تغییر موقعیت نرمکام و فضای دهانی-بینی شود؛ این تغییر میتواند رزونانس صدا (کمی بیشتر بینی یا کمتر بینی شدن صدا) را تحت تأثیر قرار دهد — در مواردی بهبود میدهد و در برخی موارد نیاز به درمان تکمیلی ممکن است پیش بیاید. مطالعات مدرن نشان دادهاند اغلب صدا و رزونانس بعد از جراحی تغییری محسوس دارند و گاهی بهتر میشوند.
ریسکها و مواردی که باید بدانید
-
خطر ونفو (Velopharyngeal Insufficiency — VPI): جابجایی فک بالا (بخصوص پیشبردن بیش از حد ماکسیل) میتواند باعث شود نرمکام و حلق نتوانند بهخوبی رینگ و دَریچهٔ وِلُوفارنِجیال را ببندند و نتیجتاً آببینی (رِزونانس بیش از حد بینی) یا سختی در تولید برخی آواها ایجاد شود. مطالعات نشان میدهند درصدی از بیماران ممکن است بدتر شوند یا نیاز به جراحی یا گفتاردرمانی تکمیلی داشته باشند؛ میزان ریسک با مقدار پیشروی ماکسیل و سابقههای قبلی (مثلاً شکاف کام یا جراحی قبلی) مرتبط است.
-
درد، تورم، بیحسی: مثل هر عمل بزرگ، درد، تورم و احتمال بیحسی موقت یا گاهی دائم در ناحیه لب یا چانه وجود دارد.
-
نیاز به توانبخشی گفتاری: برخی بیماران بعد از جراحی نیاز به کار با گفتاردرمانگر برای تمرین تلفظ و تقویت هماهنگی عضلات دهان دارند. گفتاردرمانی میتواند هم قبل و هم بعد از عمل کمککننده باشد.
-
بهبود نسبی و نه تضمینی: بسیاری از بیماران بهبود قابل توجهی در تنفس و گفتار گزارش میکنند، اما نتیجه نهایی بستگی به شرایط پایهای شخص دارد (نوع ناهنجاری فکی، وجود آپنه، سابقه شکاف کام و غیره). بنابراین مشاورهٔ دقیق و بررسیهای تشخیصی (عکسهای رادیوگرافی، سیتی اسکن، تست خواب — PSG، ارزیابی گفتار) قبل از عمل لازم است.
مسیر درمان: از تشخیص تا بازتوانی (قدمبهقدم)
-
معاینه و عکسبرداری: ارتودنتیست و جراح فک عکسها و مدل دندانها و معمولاً سیتی برای ارزیابی راه هوایی و ساختار استخوانی تهیه میکنند.
-
ارزیابی خواب (در صورت مشکلات تنفسی): اگر خرخر یا احتمال آپنه وجود دارد، ممکن است پلیسومنوگرافی (PSG) انجام شود. تصمیم برای MMA یا سایر عملها بر اساس شدت آپنه و علت آن است.
-
فاز ارتودنسی قبل از عمل: مرتبسازی دندانها با بریس معمولاً لازم است.
-
جراحی: تحت بیهوشی انجام میشود؛ ممکن است یکفک یا دوفک (ماکسیل و مندیبل) باشد.
-
دورهٔ نقاهت اولیه: چند هفته تورم و محدودیت غذایی، بخیهها و پلاکهای موقت. بازگشت به کار معمولاً در چند هفته، اما بهبودی کامل استخوان و نتیجه نهایی ممکن است چند ماه طول بکشد.
-
توانبخشی گفتاری و پیگیری خواب: اگر لازم باشد، گفتاردرمانی و در بیماران آپنه، تست خواب پس از عمل برای ارزیابی تاثیر جراحی انجام میشود.
چه کسانی کاندید مناسباند؟
-
کسانی که مشکل ساختاری فک دارند (مثلاً عقبرفتن فک پایین یا جلو بودن فک بالا) و این مشکل باعث مشکل در جویدن، گفتار یا تنفس شده است.
-
بیماران مبتلا به آپنه انسدادی خواب که معیارهای جراحی را دارند و درمانهای غیرجراحی (مثل CPAP) یا جراحیهای بافت نرم برایشان کافی نبودهاند. تحقیقات نشان میدهند که MMA میتواند برای افراد مبتلا به آپنه متوسط تا شدید گزینهٔ مؤثری باشد.
نکات کاربردی برای بیمار پیش از تصمیمگیری
-
دریافت نظر چند تخصصی: جراح فک، ارتودنتیست، گفتاردرمانگر و در صورت مشکل خواب، متخصص خواب را همزمان ببینید.
-
درخواست نمونه مورد (نمونهنتایج): از پزشک بخواهید نمونههای قبل و بعد بیماران مشابه را نشان دهد و درباره میزان پیشروی استخوان و تأثیرات توضیح بخواهد.
-
پرسش درباره ریسک VPI: اگر سابقهٔ شکاف کام یا اختلالات وِلُوفارنِجیال دارید، حتماً این موضوع را مطرح کنید چون ریسک تغییر رزونانس و نیاز به جراحی ثانویه بیشتر است.
-
برنامهریزی زمانی: روند کامل (ارتودنسی قبل، جراحی، ارتودنسی بعد) ممکن است یک تا دو سال طول بکشد.
پرسشهای متداول (FAQ)
آیا گفتار من بلافاصله بعد از عمل بهتر میشود؟
معمولاً برخی تغییرات گفتاری پس از ۳ تا ۶ ماه واضح میشود؛ بعضی خطاهای تلفظ خودبهخود برطرف میشوند، اما در صورت نیاز گفتاردرمانی کمککننده است.
آیا جراحی فک همیشه آپنه را درمان میکند؟
جراحیهایی مثل MMA شانس بهبود بالایی در آپنه دارند و میتوانند AHI (شاخص وقفهها در خواب) را بهطور محسوسی کاهش دهند، اما نتیجهٔ نهایی بستگی به بیمار دارد و همیشه «درمان قطعی» تضمینشده نیست؛ گاهی به جراحیهای تکمیلی یا درمانهای مکمل نیاز است.
نقاط ضعف یا عوارض بلندمدت چیست؟
عوارض میتواند شامل بیحسی، تغییرات رزونانس صدا، VPI (بیش از حد بینی شدن صدا) و نیاز به گفتاردرمانی یا جراحیهای تکمیلی باشد. بررسی تاریخچهٔ پزشکی و برنامهریزی دقیق، این ریسکها را کاهش میدهد.

